✍️ この記事を書いた人
Dialysis Dad(臨床工学技士・国家資格 登録番号16,000番台)
透析臨床歴2003年〜(20年以上)|北海道内病院 透析室・急性期血液浄化担当
エコーガイド下穿刺 技術指導実績:CE12名・看護師10名 計22名
本記事の最終確認:2026年3月|日本超音波医学会・日本透析医学会「超音波によるバスキュラーアクセスの標準的評価法2024」に準拠
【免責事項】 本記事は情報提供を目的としており、診療行為・医学的アドバイスではありません。記事内の施設データは筆者が勤務した施設での非公式記録・個人経験に基づくものであり、医学的エビデンスを保証するものではありません。透析治療に関する判断は必ず主治医・担当スタッフの指示に従ってください。
エコーガイド下穿刺で針先を見失う根本原因は「刺入点の予測不足」です。血管の深さと同距離を離して45°で刺入する「1:1の法則」を使えば、短軸法での針先見失いを大幅に減らせます。本記事では臨床工学技士20年・指導実績22名の経験から、3ステップの実践法・初心者がつまずくポイント・穿刺ミス後の患者対応までを解説します。
✅ この記事でわかること
- エコーガイド下穿刺で針先を見失う「本当の原因」
- 短軸法を成功に導く「1:1の法則」3ステップ
- 初心者がつまずくポイントと習得を早めるコツ(二人法・ゲーム世代の話)
- 穿刺ミスが起きた後の患者対応・スタッフのメンタルケア
- エコーガイド下穿刺の感染対策・よくある質問(FAQ)
エコーガイド下穿刺で針先を見失う「本当の原因」とは

今日も一回で刺してもらえるかな…エコーって普通より痛いことがあるって聞いて不安です。

その不安、よく聞きます。エコーは細い血管を確実に刺して結果的に痛みを減らすためのツールです。最初の一刺しを確実にするために使うんですよ。
ブラインド穿刺の限界―触診・視診だけでは対応できない血管
透析治療において穿刺は、患者さんの信頼や治療満足度を大きく左右する重要な技術です。穿刺時の痛みや刺し直しは患者さんにとって強いストレスであり、スタッフ側にとっても「失敗してはいけない」という心理的負担が伴います。
ブラインド穿刺(エコーを使わない穿刺)では、血管が細く・深く・曲がりくねっているケースで、触診・視診だけでは正確な状態を把握しにくくなっています。わが国の慢性透析療法の現況(出典:日本透析医学会)でも、透析歴が長くなるほどシャント血管の変性が進む傾向が示されており、こうした「難しい血管」に直面する機会は年々増えています。

現場スタッフとして20年以上見てきた中で、穿刺前の声かけやコミュニケーションで患者さんの緊張を和らげることが、技術と同じくらい大切だと実感しています。
超音波ビーム幅わずか1mm―短軸法で失敗が起きるメカニズム
短軸法とは、超音波プローブを血管の断面(短軸)方向に当て、血管の輪切り像を見ながら穿刺する方法です。長軸法に比べ周囲組織との位置関係が把握しやすい反面、超音波プローブのビーム(観察できる幅)はわずか約1mm。針先がそこから少しでもズレると画面から消えてしまいます。
「針先が見えなくなったから修正しようとして、さらにブレる」——この悪循環が穿刺ミスにつながります。
ベテランでも習得できないケースがある理由(現場経験データ)
💡 【筆者の現場経験より(非公式・施設内記録)】
エコーガイド下穿刺の導入時、当施設での習得率に明確な傾向がありました。
- 穿刺歴30年のベテラン看護師(50歳以上・3名):3名全員が習得に至らず、ブラインド穿刺の方が成功率が高い状態が続いた
- 50歳以下のスタッフ(20名):19名が習得に成功(習得率95%)
差として最も感じたのが「TVゲームやスマホゲームに日頃から触れてきた世代かどうか」でした。エコー画面を見ながら手元で針を動かす作業は、ゲームのコントローラー操作に近い感覚があります。習得できなかった1名も、日頃ゲームにほとんど触れてこない生活でした。ちなみに50歳近いスタッフで習得できた方はスマホゲームに夢中の方でした。
これは技術の優劣ではなく、「どの感覚が育まれてきたか」の違いだと思っています。
エコーガイド下穿刺とは?基本知識・適応基準・使うべき場面
エコーガイド下穿刺とは、超音波(エコー)装置を用いてリアルタイムに血管と針先を画像確認しながら行う穿刺技術のことです。血管や周囲組織・針先の状態を実際に見ながら穿刺できる点が最大の特徴です。
当院のエコーガイド下穿刺の様子です⤵️
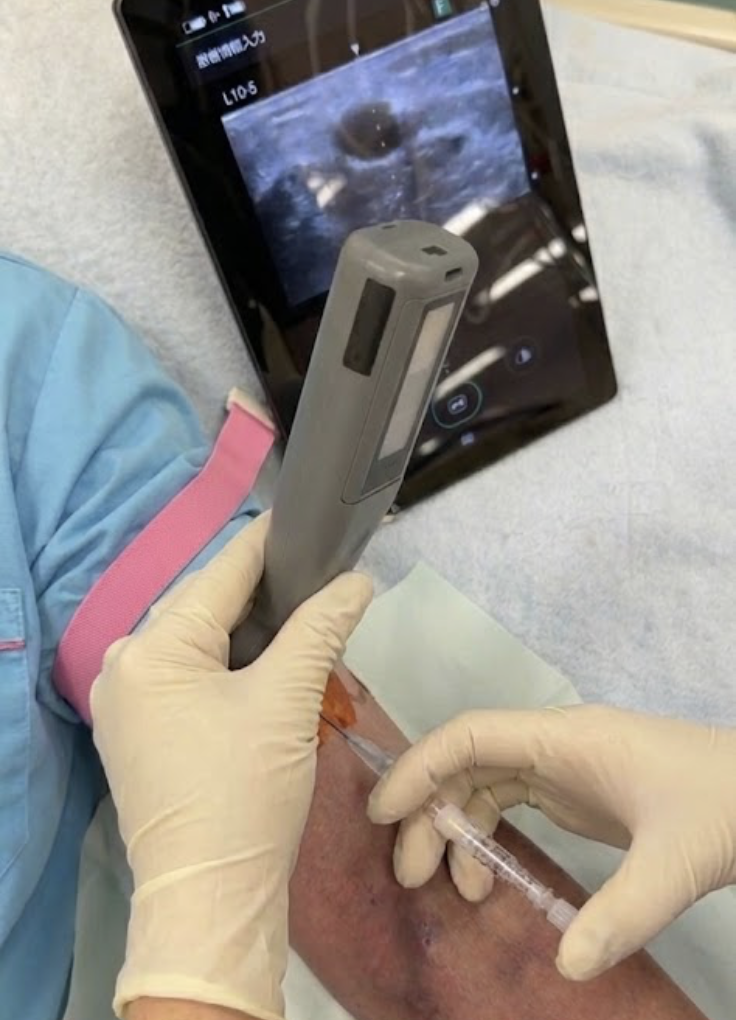
適応となる血管の条件(深さ・径・形状の目安)
主な適応は以下のとおりとされています(超音波によるバスキュラーアクセスの標準的評価法2024 出典:日本超音波医学会/日本透析医学会)
- 皮下から血管前壁まで深さ4〜5mm以上の深い血管
- 駆血下で直径2.0mm以上ある細い血管
- 狭窄・内膜肥厚・蛇行・深在化により触診のみでは評価が難しい血管
💡 シャントの寿命を延ばすためのエコー評価・日常管理については、「透析のシャント管理とは?寿命を延ばす「エコー下穿刺」と「多層評価」の重要性」も参考にしてください。
2024年ガイドラインが示す導入推奨の根拠
日本超音波医学会と日本透析医学会が2024年に共同策定した「超音波によるバスキュラーアクセスの標準的評価法2024」では、超音波検査によるVA(バスキュラーアクセス)の機能・形態評価の標準化と、エコーガイド下穿刺の適切な活用が推奨されています。またJ-STAGEに掲載された「エコーガイド下バスキュラーアクセス穿刺法」(日本透析医学会雑誌 Vol.40, No.6)では、短軸法はリアルタイムに針先を確認でき、長軸法に比べプローブの干渉が少なく、針先修正も容易であるとされています。
私の見解―エコーは一長一短、でも習得して損はない
私自身の見解として、エコーは一長一短で、穿刺者の癖やスタイルによって成功率は大きく変わります。ベテランのブラインド穿刺がエコーを上回るケースも実際にあります。それでも血管の安全性を高め、スタッフ間の技術格差を埋めるために、エコーガイド下穿刺は習得しておいて損はない技術です。
針先を見失わない「1:1の法則」 3ステップ【短軸法の実践】
針先を見失わない方法とは、穿刺前にエコーで測定した血管の深さをもとに刺入点を事前に決定することで、短軸法における針先の見失いを防ぐ方法です。当院では単純で理解が早いこの方法をファーストチョイスしています。

パパ、なんでエコーの画面を見ながら注射を刺すのが難しいの?

エコーのビームって実は1ミリしかないんだ。画面と手元の動きをミリ単位で合わせるのが、難しいゲームみたいだからだよ。
ステップ1|エコーで血管前壁までの深さを測定する
穿刺の起点となるのは、ターゲットとなる血管の正確な「深さ」の把握です。エコーを用いて、皮下から血管前壁までの最短距離をミリ単位で計測します。この数値が、刺入ポイントを決めるための唯一の基準となります。必ず駆血した状態で、血管が最も明瞭に描出されるポイントで測定を行ってください。
ステップ2|穿刺角度を 45∘ に固定する
本手法の肝となるのが、穿刺角度を 45∘ に保つことです。角度を固定することで、針の進む「深さ」と「進む距離」が常に 1:1 の比率(直角二等辺三角形の原理)になります。深さに関わらず角度を一定に保つことが、ブラインド操作を排除し、針先の軌道を完全に予測可能にする鍵となります。
ステップ3|深さと「同距離」離れた位置から刺入する
プローブの中央(ビーム直下)から、ステップ1で測定した深さと同じ距離だけ穿刺側に離れた地点を刺入部とします。
- 計算式: 刺入距離 = 血管前壁までの深さ この「1:1」の地点から 45∘ で刺入すれば、理論上、針先がエコービームを横切る瞬間にちょうど血管前壁を捉えることになります。これにより、画面外で針先を見失うリスクを最小限に抑えられます。
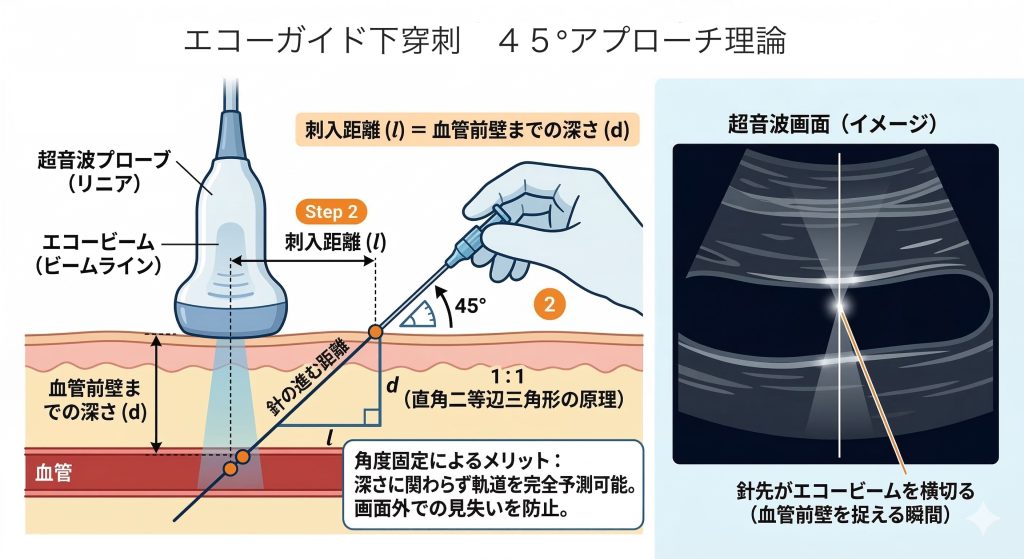
理論のまとめ
| 項目 | 設定値 | 理由 |
| 穿刺角度 | 45∘ | 深さと進展距離を 1:1 にするため |
| 刺入ポイント | 深さと同じ距離 | 直角二等辺三角形の頂点(血管前壁)で合流するため |
| メリット | 再現性の向上 | 常に同じ幾何学パターンで穿刺できる |
穿刺前にエコーで皮下から血管前壁までの深さを正確に計測します。この数値が以降の全計算の基準になります。測定は駆血した状態で行い、最も穿刺しやすいポイントを選びます。
💡 この3ステップを習慣にするだけで、「刺してから修正する」から「刺す前に予測を完成させる」発想に変わります。
初心者は「二人法」から始めると習得が早い理由

始めた頃はセミナーや教科書も少なく、仲間たちと試行錯誤しながら習得した思い出があります。そうやって得た技術は今もなお後輩たちに引き継がれ、進化し続けていますね。
💡 【筆者の習得経験:二人法から始めた話】
10年以上前になりますが、私がエコーガイド下穿刺を初めて習得した頃、最初は「二人法」でスタートしました。一人が穿刺を担当し、もう一人がプローブ操作と皮膚伸展を行う方法です。
当時使用していたのはSonosite社のハンディエコー(現在の機種より解像度は低く画面が小さい)で、電源を入れるとすぐ使えるコンパクトさは利点でしたが、画像が見にくく針先を追うのが非常に困難でした。それでも「まず二人でやってみる」という割り切りが、一人でできるようになるための重要なステップでした。
一人法でうまくいかないときは、二人法で感覚をつかむことを検討するのも手段だと思います。
⚠️ 【筆者が痛感した”落とし穴”】
「エコーを使って穿刺できること」と、「エコーを使って針先を修正できること」は、見た目は似ていても技術のステージが違います。後者には画面の中の針先と実際の手の動きを瞬時にリンクさせ、確実に針先を血管に向ける技術と理解度が必要です。当院でもエコー下穿刺はできるが、修正は針先を見つけることができず失敗してしまうスタッフはいます。まずは「確実に刺す」感覚を徹底的に磨くことを最優先にしてください。
穿刺ミスが起きた後の患者対応とスタッフのメンタルケア

失敗したあと、気まずくて患者さんのところに行きづらいんですが…。

その気持ち、すごく分かるよ。でも絶対に血管のせいにせず、翌回の透析で様子を見に行く、そしてちゃんと謝罪すること。それが信頼回復の一番の近道だね。
穿刺ミス直後にやるべき3つのこと・絶対にやってはいけないこと
いくら技術を磨いても、穿刺ミスは誰にでも起こり得ます。大切なのはその後の対応です。
✅ やるべき3つのこと
- 絶対に血管のせいにしない
- 必ず謝罪する(「痛い思いをさせてしまい申し訳ありません」の一言が最重要)
- 患者さんの痛みと状態を気遣う
❌ 絶対にやってはいけないこと
- 「この血管は難しいから仕方ない」と血管に責任を転嫁する
- 一人で粘りすぎる(うまくいかないと感じた時点で他スタッフを呼ぶ勇気を持つ)
翌回の透析でベッドサイドへ行く「信頼回復プロセス」
透析中・翌回のベッドサイドへ必ず訪問して状態を確認することが関係修復の第一歩です。「気まずい」と感じるほど患者さんも気にしていることが多く、「来てくれた」という事実が信頼回復に直結します。
「穿刺に行けなくなった」スタッフへのチームサポートの考え方
「穿刺に行けなくなった」スタッフに対して、チーム全体でフォローし、見下げるような言動は絶対に避けるべきだと20年の経験から強く感じています。技術の伸び悩みは個人の問題ではなく、チームの課題です。

当院では教育時に「OJTバディ制度」を導入しています。これは穿刺者が一人で判断・実施するのではなく、指定された「バディ(指導・支援役)」がペアとなり、穿刺の全工程をサポートする仕組みです。
詳しい内容は後日別の記事に掲載したいと考えています。

エコーガイド下穿刺の感染対策・注意点・よくある質問(FAQ)
プローブカバーと消毒―感染対策の標準化
エコーは魔法の道具ではありません。事前の理学所見(視診・触診・聴診)の徹底が何より不可欠です。日本透析医学会の統計(わが国の慢性透析療法の現況)でも、エコーガイド下穿刺時のプローブ消毒・プローブカバーの使用状況が施設ごとにばらつくことが指摘されており、感染対策の標準化が急務とされています。
- プローブカバーの使用:感染対策の基本として毎回徹底する
- 使用後の消毒:施設の規程に沿った消毒剤・手順を遵守する
ポジショニング・目線のセッティングで痛みを防ぐ
エコー画面と自分の手元が自然に視野に入る位置にモニターをセット(ポジショニング)することが重要です。エコー操作に気を取られると針先の動きがブレ、それが穿刺時の痛みにつながります。患者さんから「エコーを使うと痛いことがある」と言われる主な原因はここにあります。
FAQ(よくある質問)
- Qエコーガイド下穿刺はどんな患者に適応されますか?
- A
皮下から血管前壁まで深さ4〜5mm以上の血管、または駆血下で直径2.0mm以上の細い血管が目安とされています(超音波によるバスキュラーアクセスの標準的評価法2024 出典:日本超音波医学会/日本透析医学会)。
- Qエコーを使うと穿刺が痛くなることがありますか?
- A
エコー操作に意識が集中しすぎて針先の動きがブレたり、ブラインド穿刺よりゆっくり刺入することが穿刺時の痛み増強につながる場合があります。しっかり血管をとらえ、まっすぐブレを少なくすることが重要です。
- Q短軸法と長軸法はどちらがおすすめですか?
- A
一般的に短軸法は周囲組織との位置関係が把握しやすく透析穿刺に適しているとされています(日本透析医学会雑誌 Vol.40, No.6)。ただし針先の視認には習熟が必要なため、初心者は二人法で感覚をつかむことを検討してみても良いと思います。
- Qエコーガイド下穿刺の習得にどれくらいかかりますか?
- A
私の指導経験(CE12名・看護師10名 計22名)では、週3〜4回の透析業務内で練習した場合、おおよそ1〜3か月で一人法による短軸穿刺が安定する傾向がありました(非公式・施設内経験談)。
- Q穿刺ミスをしてしまったとき、患者さんへの最初の対応は?
- A
「血管のせいにしない・必ず謝罪する・患者さんの痛みを気遣う」の3点が最低限です。翌回の透析でベッドサイドを訪問して状態を確認することが信頼回復の第一歩になります。また次回、同じ患者さんを穿刺するときは必ず「勝算」を持って臨めるようにアセスメント意識の向上や技術の研鑽を積んでください。「勝算無くして再度望む」のは患者さんにとって失礼であり無責任に当たると私は考えます。
✍️ 【筆者より】
エコーガイド下穿刺はぜひ習得すべき技術です。ただ「エコーがあれば安心」ではなく、血管には患者さんによって様々な形状・状態があります。穿刺前のアセスメントを丁寧に行い、その血管に見合った穿刺法を選択することが何より重要です。透析療法に関わり続けて20年以上、同じ悩みを持つ方のお役に立てれば幸いです。
参考文献・引用ガイドライン
| # | 出典 | 発行元 | URL |
|---|---|---|---|
| 1 | 超音波によるバスキュラーアクセスの標準的評価法2024 | 日本超音波医学会・日本透析医学会 | https://fa.kyorin.co.jp/jsum/wp/guideline/vamethod2024.pdf |
| 2 | わが国の慢性透析療法の現況 | 日本透析医学会 | https://docs.jsdt.or.jp/overview/ |
| 3 | エコーガイド下バスキュラーアクセス穿刺法 | 日本透析医学会雑誌 Vol.40, No.6(J-STAGE) | https://www.jstage.jst.go.jp/article/jsdt/40/6/40_6_517/_article/-char/ja/ |


コメント