こんにちは!透析室で20年以上、患者さんの腕(シャント)を守り続けている臨床工学技士(CE)のパパです。
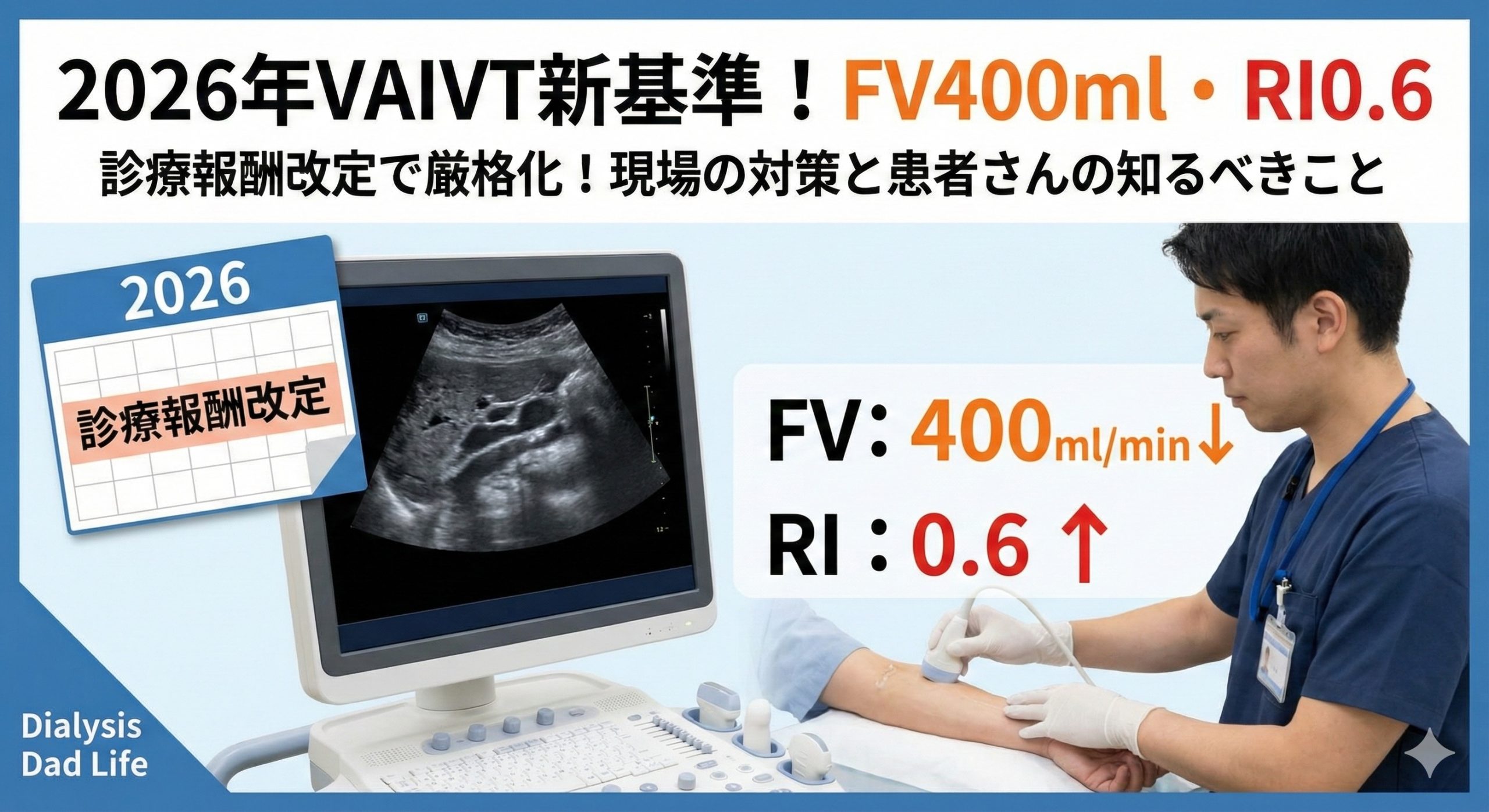
2026年の診療報酬改定により、VAIVT(シャント拡張術)の算定要件が厳格化され、エコー基準(FV400ml以下・RI0.6以上)を満たさないと点数が9,840点へ減額されます。本記事では、透析歴20年の現役臨床工学技士が、新ルールの詳細と医療現場で急務となる対策、患者さん向けのシャント管理法をわかりやすく解説します。
この記事でわかること
【医療従事者向け】2026年改定におけるVAIVT算定の新基準(FV・RI)
【医療従事者向け】エコー検査の義務化と現場スタッフがすべき対策
【患者さん向け】治療への影響と自宅でできるシャントのセルフチェック法
2026年診療報酬改定におけるVAIVT算定要件の変更点
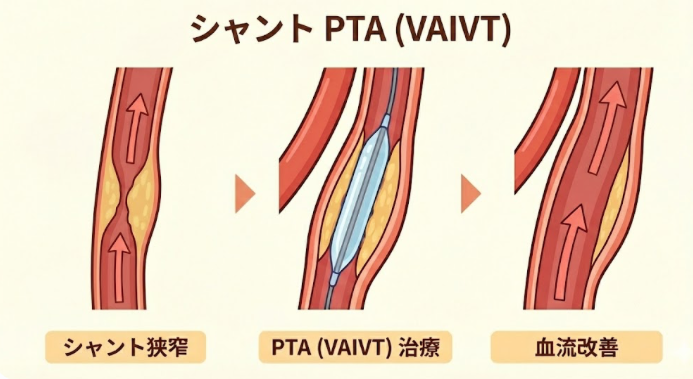
VAIVT(シャント拡張術)とは?
VAIVT(シャント拡張術)とは、経皮的血管形成術(PTA)とも呼ばれ、狭窄または閉塞した透析シャントをバルーンカテーテルで内側から拡張し、血流を回復させる治療法です。
現行と2026年改定案の点数比較(12,000点 vs 9,840点)
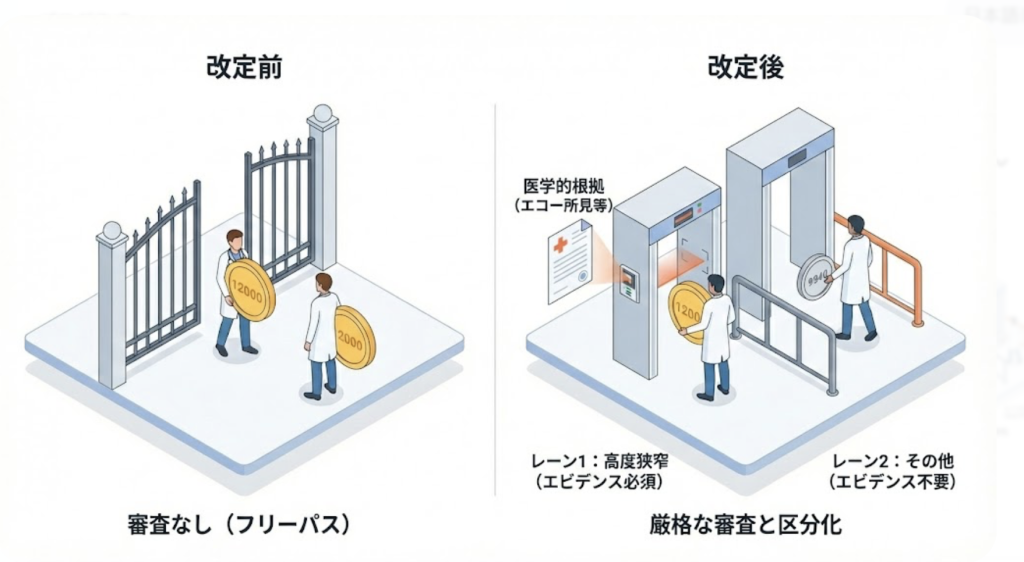
今回の改定の目玉は、これまでの「一律算定」から「エビデンス(医学的根拠)に基づく区分化」への移行です。 これまでは、完全に詰まっている場合でも、予防的に少し広げる場合でも、同じ「12,000点(初回)」でした。しかし2026年からは以下のようになります。
- 高度狭窄(イ):12,000点維持。ただし、超音波検査データの摘要欄記載が必須。
- その他の狭窄(ロ):9,840点に減額。予防的・軽度介入は評価が下がります。
現行と改定案の比較
| 項目 | 現行(~2025) | 改定案(2026~) |
| 初回実施 | 一律 12,000点 | 条件付き分岐 |
| 高度狭窄(イ) | – | 12,000点 (閉塞または高度狭窄) |
| その他の狭窄(ロ) | – | 9,840点 (その他の場合) |
| 再実施(3ヶ月以内) | 条件あり | 変更なし(条件あり) |
12,000点を算定するための新基準(FV400ml以下・RI0.6以上)
ここが今回の最大のポイントです。国は「高い点数を取るなら、医学的な根拠(証拠)を示してください」と言っています。厚生労働省の「令和8年度診療報酬改定の基本方針」においても、客観的評価の重要性が示されています。 その具体的な基準が以下の2つです。
- 透析シャント閉塞の場合(完全に詰まっている)
- 超音波検査(エコー)等の所見がある場合
- シャント血流量(FV)が 400ml 以下
- 血管抵抗指数(RI)が 0.6 以上
つまり、「なんとなく脱血が悪い」という感覚的な理由だけでは、高い点数が算定できなくなる可能性があるのです。
今回の改定を見て、私は国からの強いメッセージを感じました。
「今回の診療報酬改定で透析分野は点数は下げない、その代わりこれまで以上に質を上げて診療するように」と
【医療従事者向け】新基準に向けた現場の対策
エコー検査(超音波検査)の定期実施と精度管理
血流量(FV)の低下は分かりやすい指標ですが、FVは心機能や血圧にも左右されます。一方で、RI(Resistance Index)は末梢側の血管抵抗、つまり「吻合部より先がどれだけ狭くて流れにくいか」をよりダイレクトに反映します。 日本透析医学会の「慢性血液透析用バスキュラーアクセスの
作製および修復に関するガイドライン」においても、エコー所見の客観的評価が推奨されています。
実際の現場で私がRIを測定する際、プローブの角度が少しズレるだけで数値が0.1〜0.2も変動してしまった失敗談があります。これからの透析室では、「誰が測っても同じ値が出る」ように、施設内で測定手技を統一するための定期的な研修や精度管理が急務になります。
レセプト摘要欄への数値記載の徹底
レセプト(診療報酬明細書)の摘要欄に、必ず測定値を記載する必要があります。一部のエコー担当者だけに任せるのではなく、スタッフ全員が意識を持って取り組む必要があります。
【患者さん向け】今後の治療への影響とシャント自己管理
治療のタイミングはどう変わる?必要な手術は行われます
患者さんやご家族の中には、「ルール(算定要件)が厳しくなったことで、病院が手術をしてくれなくなるのでは?」と不安に思う方がいるかもしれません。しかし、血管の閉塞や透析困難な状態と診断された場合は、新基準下でも適切な治療(VAIVT)が行われます(出典:厚生労働省 診療報酬改定要項)。
変化として考えられるのは、これまでの「少し狭いから、早めに広げておこう」という予防的治療が、「数値(FV 400, RI 0.6)などの客観的指標に基づき、適切なタイミングまで経過観察する」という判断にシフトするケースです。これは、過度な介入を避け、血管の寿命を最大限に延ばすという学会のガイドラインに沿った、患者さんの長期的な予後を守るための適切な対応とされています(出典:日本透析医学会ガイドライン)。
今回の改定で変わるクリニックの評価基準全体については、以下の記事で解説しています。
自宅でできるシャント・セルフチェック(聴診器の活用)
病院側が慎重になる分、患者さん自身が自分のシャントを守る意識がより大切になります。日々のシャント管理の基本についてはこちらの記事も参考にしてください。
私が患者指導で聴診器(ステート)を用いる際、「いつもは『ザッ、ザッ』という力強い音なのに、『ヒュー、ヒュー』という高い音が聞こえたら狭くなっているサインですよ」と具体的にお伝えしています。

聴診器を当てる際は強く押し当てるのではなく、優しく乗せるイメージで当てると正しい音が聴取できます。また、一方向からだけではなく、血管の立体に沿っていろいろな角度から当てることによって狭くなっていることに気づけることもあります。
初めはこのような商品がおすすめです。コスパがよくしっかり利用できます。

私が実際に使用している聴診器(ステート)はこちらです。
プロも認める定番で、少し高いですが一生モノです。
低価格帯のものと比較して細かい音の違いや小さい音の聴取など「聴取音のクオリティ」が向上します。
黒を選んだのは単純に「かっこいいから」です😆😆😆
VAIVT算定要件に関するよくある質問(FAQ)
- QFVやRIの測定はCE全員ができる必要がありますか?
- A
必須ではありませんが、エコー担当者への負担集中を防ぐため、また病院経営を守るためにも、スタッフ全員が基本的なエコー操作と数値の評価を行えるようになることが望ましいです。
- Q新基準を満たさない場合、治療は受けられませんか?
- A
そんなことはありません。FV400ml以下・RI0.6以上という基準は「高い点数(12,000点)」を算定するための条件です。基準を満たさない軽度〜中等度の狭窄でも、医師が必要と判断すれば治療は行われます(その場合の算定は9,840点となります)。
まとめ:制度が変わっても「守るもの」は同じ
2026年の改定は、単なるコストカットではなく、透析医療の「質の向上」を目指すものです。
- 医療者:エコー技術を磨き、「感覚」ではなく「数値」に基づいた根拠ある治療を行う。
- 患者さん:日々のチェックで異常を早期発見し、医療者と連携する。
ルールや計算方法は変わりますが、私たちが目指す「安心して良い透析を受ける」というゴールは変わりません。 私も現場のCEとして、このメッセージを胸に、エコーのプローブを握る手に一層力を込めていきます!
※本記事の注意点 この記事は2026年度診療報酬改定の「案」および発表資料に基づき解説しています。実際の運用や判断基準は、必ず主治医や所属する医療機関の方針に従ってください。




コメント