👨🦰この記事を書いた人|Dialysis Dad(臨床工学技士)
名簿登録:2003年(登録番号16,000番台)/透析専従歴20年以上
🏥北海道内病院に勤務。血液透析・急性期血液浄化・シャント管理(エコー下穿刺)を専門に担当。
📋 この記事でわかること
✅ 2026年の改定で「良い透析施設」の基準がどう変わったか
✅ 通院先を見直すときにチェックすべき3つのポイント
✅ 担当スタッフに「今すぐ聞いていい」3つの質問
✅ SDM(共同意思決定)とは何か、患者さんの生活にどう関係するか
✅ 災害が起きたとき、透析を続けるために今できる準備
2026年6月、国の医療制度(診療報酬)が改定され、「良い透析クリニック」の基準が新しく定められました。その基準は大きく3つ——「災害への備え」「治療の選択肢の説明」「シャントのいざという時の連携体制」です。
「点数の話なんて、私には関係ないのでは?」と思われるかもしれません。でも今回の改定には、国からこんなメッセージが込められています。
「患者さんが安心して長く生きられるように、透析施設はもっと『安全』と『選択肢』を保証しなさい」
つまり今回の改定は、患者さんが「自分の通院先を見直す権利」を制度として後押しした改定ともいえます。
透析専従20年の臨床工学技士として、そして娘を持つ一人の父親として——この記事では、難しい行政の資料を「患者さんが使える言葉」に翻訳してお伝えします。
① 2026年の改定で、何がどう変わったの?
「腎代替療法診療体制充実加算」とは?
腎代替療法診療体制充実加算とは、2026年6月の診療報酬改定で新設された透析施設向けの評価区分です。災害対策・SDM(共同意思決定)・連携体制という3つの条件をすべて満たした施設に対し、患者1人あたり月20点(約200円相当)が加算されます(出典:厚生労働省 令和8年度診療報酬改定 個別改定項目について)。
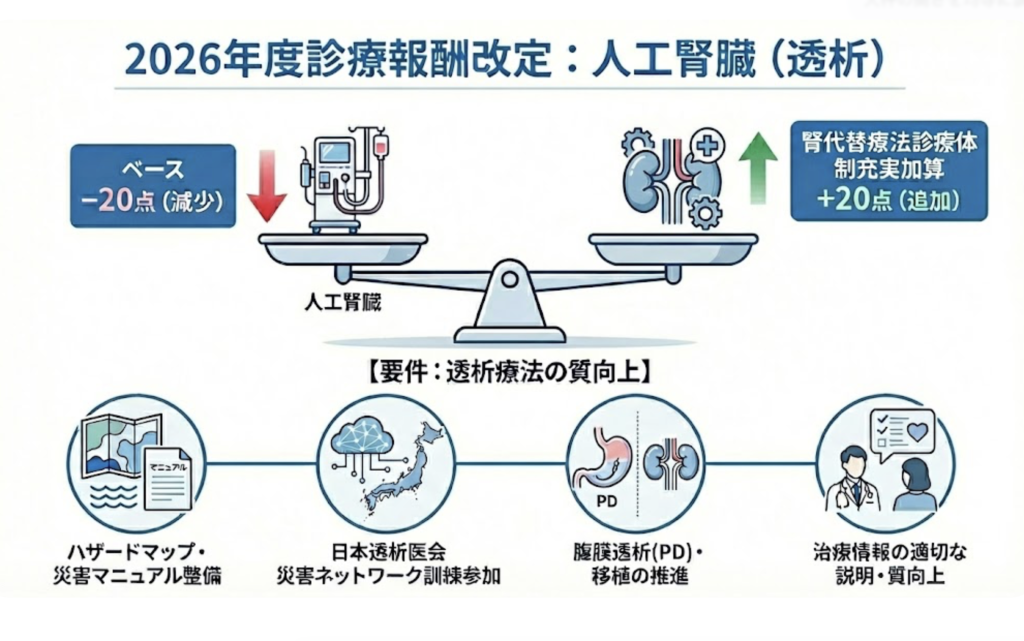
一方で、これまで一律だった人工腎臓の基本点数は▲20点の引き下げとなります。国が「3つの条件を満たす施設には現状維持、満たさない施設には事実上の減算」というメッセージを制度で示した、患者さんにとって重要な改定です。
改定前と改定後:「良い施設」の評価はどう変わった?
| 評価の観点 | 改定前(〜2026年5月) | 改定後(2026年6月〜) |
|---|---|---|
| 災害対策 | 努力義務レベル | BCP策定・年1回以上の訓練参加が施設基準として明示 |
| 治療選択肢の説明 | 透析導入時のみ | 血液透析・PD・腎移植を継続的に説明(SDM実施が要件) |
| 連携体制 | 任意 | シャントトラブル・精神的サポートの紹介ルート確保が要件 |
| 加算 | なし | 3要件充足施設:+20点/未充足施設:基本点数▲20点 |
👉 加算の詳しい算定要件はこちら
② 患者さんが確認すべき「3つの安心」チェックリスト
安心① 災害が起きたとき、透析を続けられる備えがあるか
透析を受けている方にとって、災害時の最大の不安は「透析ができなくなること」です。週3回、1回4〜5時間——この治療が数日間止まると、命にかかわる事態になりかねません。
今回の改定では、以下の取り組みをしている施設が評価されるようになりました(出典:厚生労働省 令和8年度診療報酬改定 個別改定項目について)。
- 📋 ハザードマップの確認:施設が浸水エリアや土砂災害リスク区域にないか把握していること
- 📋 BCP(事業継続計画)の策定と訓練:実際にスタッフと患者さんを守る手順を作り、日本透析医会などが実施する情報伝達訓練に年1回以上参加していること
- 📋 連携体制の整備:シャントトラブルや被災時など、自院での対応が難しくなった場合に、他の医療機関と事前に連携し速やかに紹介できる体制が書面で整えられていること

現場からひとこと(筆者の実体験)
当院では「災害ハンドブック」を自作し、患者さんごとの避難先(自治体指定)、発災時の初動、防災袋の準備、被災中の食事、被災中の透析、災害伝言の使い方、近隣施設の連絡先を掲載しています。また、年一回の災害週間時に透析離脱〜避難場所までの経路確認訓練と災害伝言ダイヤルのリハーサル訓練をスタッフと共に行っています。「いざという時に動ける準備」が、患者さんの命を守る最初の一歩だと20年の現場で実感しています。
もし通院先のクリニックで避難訓練が行われていたら、それは「命を守るための良い病院の証」です。ぜひ積極的に参加してください。また、災害時透析患者カード (出典:東京都保健医療局)を活用して、代替施設の情報を透析手帳に記載しておくことも強くおすすめします。
安心② 自分で治療を「選べる」環境があるか
SDM(Shared Decision Making:共同意思決定)とは、患者さんと医療者が対等に情報を共有し、一緒に治療方針を決めるプロセスのことです。
2026年改定では、血液透析・腹膜透析(PD)・腎移植の3つの選択肢を「透析を始めるときだけでなく、通院中も繰り返し説明すること」が、良い施設の条件として明記されました(出典:厚生労働省 令和8年度診療報酬改定 個別改定項目について)。
今の透析生活に慣れていても、ライフスタイルが変わることはあります。「仕事が変わった」「家族の状況が変わった」——そういったタイミングで、もう一度治療の選択肢を考え直すことができる環境があるかどうかが、これからの施設選びの大切なポイントです。

現場からひとこと(筆者の実体験)
私が腹膜透析(PD)体制の構築に関わっていたとき、「血液透析しかないと思っていた」という患者さんに初めてPDを説明する機会がありました。その方は「仕事を続けながら治療できるなら、そっちが良かった」とおっしゃっていました。選択肢を知るだけで、生活や気持ちがガラリと変わることがあります。
「ずっと血液透析でいいや」と思っている方も、一度スタッフに「他の治療法ってどんなものがありますか?」と聞いてみてください。その質問に丁寧に答えてくれる施設かどうかが、あなたとご家族の安心につながります。
安心③ 困ったときに「助けてもらえる」つながりがあるか
透析患者さんの「命綱」であるシャント。もし閉塞や狭窄が起きたとき、すぐにインターベンション(血管形成術)や外科的処置を受けられる連携体制があるかどうかが、今回の改定で評価基準に加わりました。
施設基準では「自院でシャント治療ができない場合は、他の医療機関と事前に連携し、診療情報の提供を行う体制を整備していること」が明記されています(出典:厚生労働省 令和8年度診療報酬改定 個別改定項目について)。

現場からひとこと(筆者の実体験)
シャントの閉塞が疑われたとき、当院では連携しているインターベンション施設へ速やかに連絡できるプロトコルを整備しています。「うちでは無理」で終わらせず、「○○病院に今日中に連絡します」と言えるかどうかが、患者さんが安心して透析を続けられるかどうかを大きく左右します。
また、長期間の透析に伴う不安・落ち込み・意欲の低下は、多くの患者さんが経験されることです。体の辛さだけでなく、心の不安についても専門のサポートへつないでもらえる体制があるかどうかも、今回の評価基準に含まれています。
③ 今の通院先に「今すぐ確認できる」3つの質問
遠慮せず聞いていい3つの質問
良い施設かどうかは、スタッフへの質問で確認できます。以下は患者さんが遠慮なく聞いていい「権利」です。どれか1つだけでも、次回の通院時に聞いてみてください。
- 「この病院に災害時の避難計画(BCP)はありますか?地震や大雨の時はどうすればよいですか?」
- 「腹膜透析や腎移植について教えてもらえますか?今の自分に合うか知りたいです」
- 「シャントが詰まったときは、どこの病院に紹介してもらえますか?」
この3つに具体的・誠実に答えてくれる施設は、2026年改定が目指す「患者さん中心の透析医療」を体現しているクリニックです。
数値で見える「良い施設」のチェックポイント
気になる方は、以下の数値についても聞いてみましょう。Kt/V(ケーティーオーバーブイ・ケーティーパーブイ)は、一回の透析でどれくらい老廃物を取り除けたかを見るための透析効率の指標です。日本透析医学会のガイドラインでは、1.2以上を最低限の目標とすることが推奨されています(出典:日本透析医学会「維持血液透析ガイドライン:血液透析処方」)。
- 📊 「私のKt/Vはいくつですか?」——1.2以上が目安。より望ましいのは1.4以上。透析が十分に行われているかの指標
- 📊 「シャントの定期的なエコー検査はありますか?」——早期発見・早期介入につながる
- 📊 「避難訓練には患者さんも参加できますか?」——BCP訓練の年1回以上参加が加算要件
④ よくある質問(FAQ)
Q1. 今の通院先が加算を算定しているかどうか、どうすれば調べられますか?
A. 一番簡単な方法は、担当スタッフに「腎代替療法診療体制充実加算をとっていますか?」と直接聞くことです。また、地方厚生局のホームページで各施設の「施設基準届出情報」を検索することでも確認できます。難しい場合はスタッフに「調べ方を教えてください」と一言添えれば大丈夫です。
Q2. SDM(共同意思決定)とは何ですか?患者さんに何が変わりますか?
A. SDMとは、患者さんと医療者が対等に情報を共有し、一緒に治療方針を決めるプロセスのことです。これまでは透析を始めるときだけ治療の選択肢を説明することが多かったのですが、2026年改定からは「通院中も繰り返し説明すること」が施設評価の条件になりました(出典:厚生労働省 令和8年度診療報酬改定 個別改定項目について)。患者さんにとっては、「途中で気が変わっても相談できる」環境が制度で保証されたことになります。
Q3. 腹膜透析(PD)への変更は、今からでも相談できますか?
A. はい、いつでも相談できます。2026年改定では、すでに血液透析を受けている患者さんに対しても、希望があれば改めて腎代替療法の選択肢を説明することが施設側に求められています。まずは「PDについて少し聞かせてください」と一言伝えてみてください。ただし、実際にPDへ変更するかどうかは、合併症や生活環境などを含めた主治医の判断が必要になります。
Q4. 災害時に透析を受け続けるために、今からできる準備はありますか?
A. まず通院先クリニックに「BCP(事業継続計画)はありますか?代替施設はどこですか?」と確認してください。また、災害時透析患者カード (出典:東京都保健医療局)を手に入れて、代替施設の名前・電話番号を書き込んでおくのがおすすめです。
Q5. シャントが詰まりそうなとき、何かサインはありますか?
A. 以下のサインに気づいたら、早めにスタッフに伝えてください(出典:日本透析医学会「慢性血液透析用バスキュラーアクセスの 作製および修復に関するガイドライン」)
- シャント部分の「ザーザー」という音(スリル)が弱くなった、または消えた
- シャント部分がいつもより硬い、またはシャントの手が痛い
- 透析中に血流量が下がる、または警報が頻繁に出る
「気のせいかな」と思わず、遠慮なく申し出てください。早期発見が、シャントを長く守ることに直結します。
⑤ まとめ:「3つの質問」を今日の通院から使ってみてください
2026年6月の改定で、国が「患者さんが安心して透析を続けられる施設」の基準を制度として定めました。難しい言葉で語られがちな改定ですが、患者さんにとって大切なメッセージは3つだけです。
- 「災害の時、私はどこで透析を受けられますか?」と聞いてよい
- 「他の治療法についても教えてください」と言ってよい
- 「シャントが詰まったとき、すぐ紹介してもらえますか?」と確認してよい
この3つを聞いて、誠実に答えてくれるクリニックは、あなたとご家族にとって「本当に安心できる通院先」です。透析は長い付き合いになる治療だからこそ、「信頼できる場所で、納得して受ける」ことが何より大切です。
⚠️ 医療情報に関するご注意
本記事は、臨床工学技士として20年以上の現場経験をもとに、正確性に配慮して作成しています。ただし、個別の症状・治療方針については必ず主治医・担当医療スタッフにご相談ください。医療情報は日々更新されるため、最新情報は厚生労働省・日本透析医学会等の公式情報をご確認ください。本記事の情報を参考にしたことで生じたいかなる損害についても、筆者は責任を負いかねます。
この記事と合わせて読みたい関連記事👇








コメント